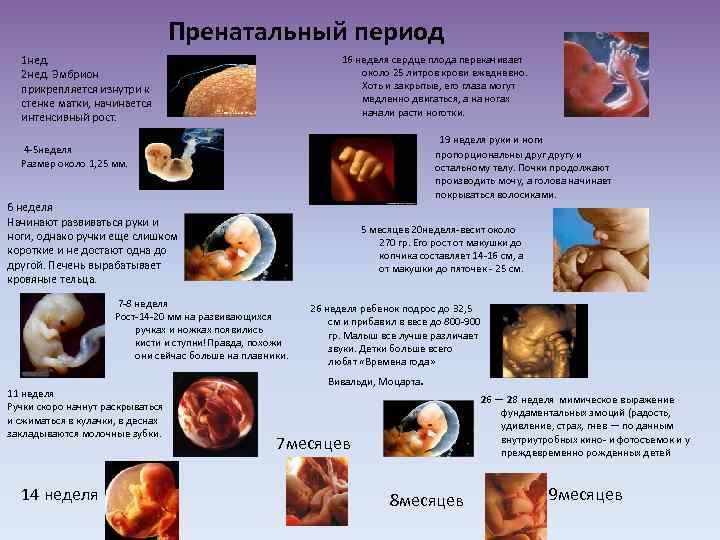
Прегравидарная подготовка очень важна для правильного развития плода, вынашивания беременности, с целью профилактики акушерских и перинатальных осложнений.
Женщина, планирующая беременность (на прегравидарном этапе), и беременная женщина должна придерживаться рекомендация врача акушер-гинеколога. К ним относятся
- Нормализация массы тела на прегравидарном этапе и правильная прибавка массы тела во время беременности в зависимости от исходного индекса массы тела.
- Отказ от работы, связанной с длительным стоянием или с излишней физической нагрузкой, работы в ночное время и работы, вызывающей усталость.
- Отказ от работы, связанной с воздействием рентгеновского излучения
- Регулярная умеренная физическая нагрузка (20-30 минут в день)
- Избегания физических упражнений, которые могут привести к травме живота, падениям, стрессу (например, контактные виды спорта, такие как борьба, виды спорта с ракеткой и мячом, подводные погружения)
- Меры профилактики тромбо-эмболических осложнений , такие как ходьба по салону самолета, обильное питье, исключение алкоголя и кофеина, и ношение компрессионного трикотажа на время полета
- Правильного использования ремня безопасности в автомобиле, так как правильное использование ремня безопасности снижает риск потери плода в случае аварий в 2-3 раза
- Правила здорового образа жизни, направленного на снижение воздействия на организм вредных факторов окружающей среды (поллютантов)
- Необходимости отказа от курения и алкоголя
- Необходимости правильного питания, в частности ,отказа от вегетарианства и снижения потребления кофеина, отказа от потребления рыбы, богатой метилртутью, снижения потребления пищи, богатой витамином А (например, говяжьей, куриной утиной печени и продуктов из нее) и потребления пищи с достаточной калорийностью и содержанием белка, витаминов и минеральных веществ. Избегать потребление не пастеризованного молока, созревших мягких сыров, паштета и плохо термически обработанных мяса и яиц, так как эти продукты являются источниками листериоза и сальмонеллеза
Женщина, планирующая беременность должна следить за своим вакцинальным статусом, так риск заражения и последствия перенесённой инфекции напрямую действуют на развитие плода и течение беременности.
- В сезон гриппа вакцинация вакцинами для профилактики гриппа делается на прегравидарном этапе за 1 месяц до планируемой беременности, и беременным женщинам во 2-м-3-м триместре беременности (в группе повышенного риска – начиная с 1-го триместра беременности)
- Вакцинация от COVID-19 лучше провести пациенткам, планирующим беременность, и беременным пациенткам вакцинами для профилактики COVID-19 с актуальным антигенным составом согласно инструкциям к лекарственным препаратам. Кратность вакцинации определяется нормативными документами Минздрава России.
- Вакцинироваться не привитой и не болевшей ранее беременной пациентке от желтой лихорадки допускается только при предстоящем переезде в эндемичную зону или по эпидемическим показаниям от полиомиелита, гепатита А и В, менингококковой и пневмококковой инфекции следует при предстоящем переезде в эндемичную зону, в качестве постконтактной специфической профилактики и при высоком риске заражения при условии отсутствия вакцинации в период прегравидарной подготовки
- Лечебно-профилактическая иммунизация вакциной для профилактики бешенства возможна при угрозе заражения бешенством в результате контакта и укуса больными бешенством животными, животными с подозрением на заболевание бешенством, дикими или неизвестными животными.
- От столбняка следует при высоком риске инфицирования и при отсутствии вакцинации на прегравидарном этапе.
- От дифтерии и коклюша следует при высоком риске инфицирования и при отсутствии вакцинации на прегравидарном этапе.
Женщина планирующая беременность (на прегравидарном этапе), за 2-3 месяца до наступления беременности и на протяжении первых 12 недель беременности пероральный прием фолиевой кислоты в дозе 400-800 мкг в день с целью снижения риска дефекта нервной трубки у плода, так же за 2-3 месяца до наступления беременности и на протяжении всей беременности пероральный прием препаратов йода (калия йодида**) в дозе 200 мкг в день показан с целью устранения йодного дефицита и для профилактики нарушений нейрогенеза у плода
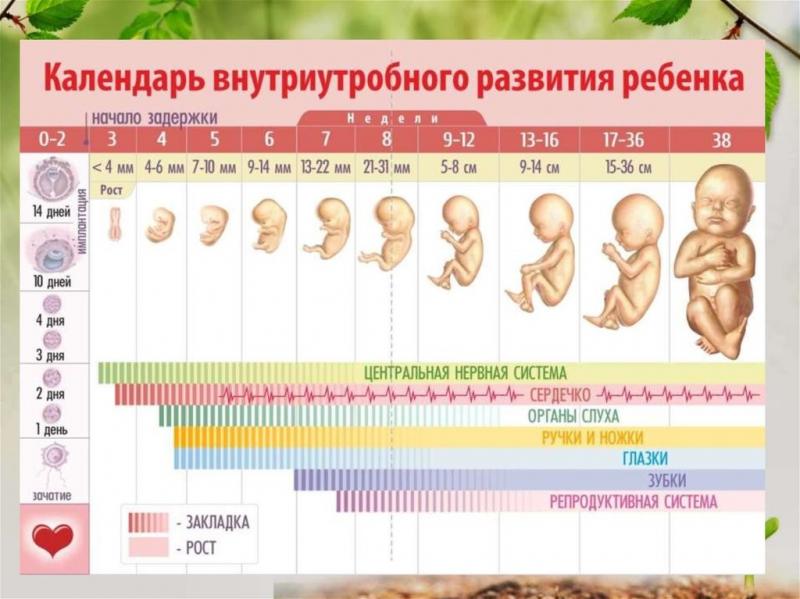
Для нормальной беременности характерна одноплодная беременность плодом без генетической патологии или пороков развития, длящаяся 37-41.6 недель, протекающая без акушерских и перинатальных осложнений.
Нормальная беременность диагностируется при визуализации одного жизнеспособного эмбриона/плода (определяется сердцебиение эмбриона/плода) без пороков развития в полости матки при ультразвуковом исследовании (УЗИ) органов малого таза и плода.
С какими жалобами, может столкнуться беременная женщина.
- Тошнота и рвота. При нормальной беременности рвота бывает не чаще 2-3-х раз в сутки, чаще натощак, и не нарушает общего состояния пациентки. В большинстве случаев тошнота и рвота купируются самостоятельно к 16-20 неделям беременности.
- Масталгия является нормальным симптомом во время беременности, наблюдается у большинства женщин в 1-м триместре беременности и связана с отечностью и нагрубанием молочных желез вследствие гормональных изменений.
- Боль внизу живота во время беременности может быть нормальным явлением как, например, при натяжении связочного аппарата матки во время ее роста (ноющие боли или внезапная колющая боль внизу живота) или при тренировочных схватках Брекстона-Хиггса после 20-й недели беременности (тянущие боли внизу живота, сопровождающиеся тонусом матки, длящиеся до минуты, не имеющие регулярного характера). Но если боль выраженная, постоянная или схваткообразная, имеющая регулярный характер или появились кровянистые выделения, подтекание околоплодных вод, требуется немедленное обращение к врачу акушер-гинекологу или вызов скорой помощи.
- Изжога (гастроэзофагеальная рефлюксная болезнь) Чаще она развивается в 3-м триместре беременности. Изжога возникает вследствие релаксации нижнего пищеводного сфинктера, снижения внутрипищеводного давления, и одновременном повышении внутрибрюшного и внутрижелудочного давления, что приводит к повторяющемуся забросу желудочного и/или дуоденального содержимого в пищевод.
- Запоры. Запоры связаны с нарушением пассажа по толстой кишке и характеризуются частотой стула менее 3-х раз в неделю. Они сопровождаются хотя бы одним из следующих признаков: чувством неполного опорожнения кишечника, небольшим количеством и плотной консистенцией кала, натуживанием не менее четверти времени дефекации.
- Геморрой во время каждой беременности. Причинами развития геморроя во время беременности могут быть: давление на стенки кишки со стороны матки, застой в системе воротной вены, повышение внутрибрюшного давления, врожденная или приобретенная слабость соединительной ткани, изменения в иннервации прямой кишки.
- Варикозная болезнь. Причиной развития варикозной болезни во время беременности является повышение венозного давления в нижних конечностях и расслабляющее влияние на сосудистую стенку вен прогестерона, релаксина и других биологически активных веществ.
- Влагалищные выделения без зуда, болезненности, неприятного запаха или дизурических явлений являются нормальным симптомом во время беременности и наблюдаются у большинства женщин.
- Боль в спине. Среди женщин с болью в спине у 47-60% боль впервые возникает на 5-7-м месяце беременности. Самой частой причиной возникновения боли в спине во время беременности является увеличение нагрузки на спину в связи с увеличением живота и смещением центра тяжести, и снижение тонуса мышц под влиянием релаксина.
- Распространенность боли в лобке, как правило, на поздних сроках беременности.
- Синдром запястного канала (карпальный туннельный синдром). В результате сдавления срединного нерва в запястном канале, и характеризуется ощущением покалывания, жгучей болью, онемением руки, а также снижением чувствительности и моторной функции кисти.
Для коррекции жалоб используются не медикаментозные методы, такие как
- на тошноту и рвоту - соблюдение диеты. Диета включает: дробное питание, малыми порциями, исключение из рациона жирных, жареных блюд, шоколада, острых блюд, газированных напитков, кофе, крепкого чая.
- на изжогу - избегать положений тела, способствующих возникновению изжоги; соблюдению диеты; ношению свободной одежды, не давящей на область желудка.
- на запоры и геморрой - увеличение двигательной активности и модификация рациона питания. Модификация рациона питания включает путем добавление к пище пищевых волокон.
- на варикозное расширение вен нижних конечностей — ношение компрессионного трикотажа, при выраженном расширении вен нижних конечностей рекомендована консультация врача сосудистого хирурга. Могут быть назначены сеансы лечебной физкультуры и контрастный душ в сочетании с правильным режимом труда и отдыха.
- на боль в спине - соблюдение режима физической активности. Соблюдение режима физической активности включает плавание, массаж и физические упражнения.
- на боль в лобке вследствие развития симфизита - ношение бандажа и использование локтевых костылей при движениях.
К медикаментозным методам коррекции жалоб, относится
- на изжогу - препараты с антацидным действием , обволакивающие и вяжущие препараты растительного происхождения.
- на геморрой - антигеморроидальные средства в виде ректальных свечей или кремов, разрешенных к применению во время беременности, а также пероральный прием лекарственных препаратов, содержащих биофлавоноиды (гесперидин+диосмин).
- при выявлении бессимптомной бактериурии - пероральный курс антибактериальной терапии.
Важно принимать витамины и пищевые добавки для развития плода, вынашивания беременности, с целью профилактики акушерских и перинатальных осложнений.
- Фолиевой кислоты на протяжении первых 12 недель беременности в дозе 400-800 мкг в день.
- Пероральный прием препаратов йода (калия йодида) на протяжении всей беременности в дозе 200 мкг в день.
- Группе высокого риска по преэклампсии при низком потреблении кальция (менее 600 мг/день)- пероральный прием препаратов кальция на протяжении всей беременности в дозе 1 г/день.
- Группые высокого риска гиповитаминоза пероральный прием колекальциферола на протяжении всей беременности в дозе 500-1000 МЕ в день с целью профилактики дефицита витамина D для снижения риска акушерских осложнений.
- Группы высокого риска авитаминоза - пероральный прием поливитаминов на протяжении всей беременности.
- Не всем показана Омега-3 полиненасыщенных жирных кислот . Курящей беременной пациентке можно добавить прием Омега-3 полиненасыщенных жирных кислот, так как это снижает риск спонтанных преждевременных родов и рождения маловесных детей.
- При нормальном уровне гемоглобина и/или ферритина не стоит принимать препараты железа без рекомендация терапевта.
- Не стоит принимать витамина А.
- Не для всех подходит прием витамина Е и аскорбиновой кислоты.
Необходимые исследования во время беременности в себя включают
1) уровня антител к вирусу иммунодефицита человека в крови при 1-м визите и в 3-м триместре беременности
2) на определение антител к вирусу гепатита В в крови или определение антигена вируса гепатита В крови при 1-м визите и в 3-м триместре беременности
3) на определение суммарных антител к вирусу гепатита С в крови при 1-м визите и в 3-м триместре беременности
4) на определение антител к бледной трепонеме в крови при 1-м визите и в 3-м триместре
5) на определение антител класса G и класса M к вирусу краснухи (Rubella virus) в крови однократно при 1-м визите в 1-м или 2-м триместрах
6) на определение антигена стрептококка группы В в отделяемом цервикального канала в 35-37 недель
7) на микроскопическое исследование влагалищных мазков при 1-м визите и в 3-м триместре беременности, включая микроскопическое исследование отделяемого женских половых органов на гонококк, микроскопическое исследование отделяемого женских половых органов на трихомонады, микроскопическое исследование влагалищного отделяемого на дрожжевые
8) на микробиологическое (культуральное) исследование средней порции мочи на бактериальные патогены однократно на выявление бессимптомной бактериурии при 1-м визите
9) на определение основных групп по системе AB0 и антигена D системы Резус (резус-фактор) однократно при 1-м визите. Рекомендовано направлять резус-отрицательную беременную пациентку на определение антирезусных антител при 1-м визите, затем при отсутствии антител в 18-20 недель беременности и в 28 недель беременности
10) на проведение общего (клинического) анализа крови при 1-м визите, во 2-м и в 3-м триместре беременности
11) на проведение биохимического общетерапевтического анализа крови при 1-м визите и в 3-м триместре. Биохимический общетерапевтический анализ крови включает определение общего белка, мочевины, креатинина, общего билирубина, прямого билирубина, аланинаминотрансферазы (АЛТ), аспартатаминотрансферазы (ACT) и глюкозы.
12) на определение нарушения углеводного обмена при 1-м визите и в 24-26 недель беременности
13) на проведение перорального глюкозотолерантного теста с 75 г глюкозы в 24-28 недель беременности в случае, если у нее не было выявлено нарушение углеводного обмена
14) на проведение коагулограммы (ориентировочного исследования системы гемостаза) при 1-м визите и перед родами. Исследование коагулограммы включает: активированное частичное тромбопластиновое время (АЧТВ), фибриноген, протромбиновое (тромбопластиновое) время (ПВ) и количество тромбоцитов.
15) на исследование уровня тиреотропного гормона в крови однократно при 1-м визите
16) на проведение общего (клинического) анализа мочи при 1-м визите, во 2-м и в 3-м триместре беременности. Рекомендовано после 22 недель беременности во время каждого визита беременной пациентки определять белок в моче.
17) на проведение цитологического исследования микропрепарата шейки матки (мазка с поверхности шейки матки и цервикального канала) при 1-м визите во время беременности.
18) УЗИ плода при сроке беременности 11-13.6 недель в медицинскую организацию, осуществляющую экспертный уровень пренатальной диагностики ( УЗи скрининг 1-го триместра)УЗИ в 1-м триместре беременности также может быть назначено при раннем 1-м визите и сроке задержки менструации ≥7 дней для исключения внематочной беременности.
19) УЗИ плода (УЗ скрининг 2-го триместра) для оценки роста плода, диагностики ранних форм ЗРП, исключения врожденных аномалий развития, оценки экстра эмбриональных структур (локализации, толщины, структуры плаценты, количества околоплодных вод) и УЗИ шейки матки (УЗ-цервикометрию) в медицинскую организацию, осуществляющую пренатальную . Дополнительные УЗИ во 2-м триместре беременности могут быть назначены при отсутствии или нарушении ЧСС плода (тахикардия, брадикардия, аритмия) во время аускультации ЧСС плода.
20) УЗИ плода при сроке беременности 30-34 недели для диагностики поздно манифестирующих пороков развития плода, крупного или маловесного плода. Дополнительные УЗИ в 3-м триместре беременности (после 34-36 недель) могут быть назначены для уточнения при подозрении на неправильное положение или предлежание плода, при отсутствии или нарушении ЧСС плода (тахикардия, брадикардия, аритмия) во время аускультации ЧСС плода, при несоответствии размеров матки и срока беременности.
21) УЗИ шейки матки (УЗ-цервикометрии) с 15-16 до 24 недель беременности с кратностью 1 раз в 1-2 недели. К группе высокого риска развития позднего выкидыша и ПР относятся пациентки с указанием на наличие поздних выкидышей/ПР в анамнезе.
22) На проведение ультразвуковой допплерографии маточно-плацентарного кровотока во время 2-го УЗИ (при сроке беременности 18-20 недель), и в 3-м триместре беременности (при сроке беременности 30-34 недели.
23)Кардиотокографии (КТГ) плода с 33 недель беременности с кратностью 1 раз в 2 недели.
К нормальным родам относится - своевременные роды одним плодом, начавшиеся спонтанно, с низким риском акушерских осложнений к началу родов и прошедшие без осложнений, при которых ребенок родился самопроизвольно в головном предлежании, после которых родильница и новорожденный находятся в удовлетворительном состоянии
Объективными признаками родов являются: сокращения матки с определенной
регулярностью (во время активной фазы не менее 3-х схваток за 10 мин) и структурные
изменения шейки матки (укорочение-сглаживание-раскрытие).
Роды состоят из 3-х периодов. Первый период родов - время от начала родов до
полного раскрытия маточного зева. Точное время начала родов чаще всего устанавливается
на основании опроса роженицы - уточняют время, когда сокращения матки (схватки)
начали происходить регулярно каждые 5 минут в течение более 1 часа
Методы направленные на обезболивание и облегчение самопроизвольных родов
- Подвижное и свободное положение в родах
- Применение не медикаментозных методов обезболивания родов с целью уменьшения боли, снижения риска акушерских осложнений и повышения удовлетворенности пациентки
- Медикаментозные методы обезболивания. Кроме эпидуральной, спинальной и спинально-эпидуральной возможно применение паравертебральной поясничной симпатической блокады. Также возможно использование ингаляционных методов обезболивания, хотя они являются менее эффективными
- Прием жидкости во время родов с целью профилактики обезвоживания и кетоза
- Теплый компресс из чистой ткани, намоченный теплой водой (43°С), на промежность и массаж промежности с гелем во втором периоде родов снижает риск разрывов промежности 3-й+ степени, но не влияет на риск разрывов промежности 1-й и 2- й степени. Данные техники выполняются во время и между потугами. Пальцевой массаж выполняется перемещающимися движениями из стороны в сторону внутри влагалища пациентки с мягким давлением вниз. Пособия по защите промежности могут быть использованы для профилактики травм промежности и облегчения рождения ребенка и должны быть основаны на имеющейся практике
- Подготовка к родам с целью снижения тревоги и страха перед родами, и увеличения вероятности успешных влагалищных родов и грудного вскармливания, для этих целей создан кабинет медико-социальной и правовой помощи
Кабинет Медико-социальной и правовой помощи
- медико-социальный патронаж беременных, находящихся в трудной жизненной ситуации и нуждающихся в медико-социальной защите и поддержке, выявление факторов социального риска у женщин для благополучного завершения беременности;
- осуществление мероприятий по предупреждению абортов, проведение консультаций по вопросам социальной защиты женщин, обращающихся по поводу прерывания нежеланной беременности, формирование у женщины сознания необходимости вынашивания беременности и дальнейшая поддержка в период беременности;
- социально-психологическая помощь несовершеннолетним, состоящим на учёте в ЖК, направленная на сохранение и укрепление репродуктивного здоровья, подготовка к семейной жизни, ориентация на здоровую семью;
- обследование жилищно-бытовых условий с целью оказания социальной помощи, выявления на ранних стадиях социального неблагополучия семей и предупреждения социального сиротства детей. Определение характера и объема необходимой им помощи.
- профилактика насилия в семье: консультативно-психологическая и медико-социальная помощь женщинам, пострадавшим от сексуального насилия.
- участие в совещаниях, научно-практических конференциях и семинарах.
- информирование пациентов о службах, оказывающих социально-психологическую помощь.
Специалисты ведут межведомственное взаимодействие с учреждениями здравоохранения края, учреждениями социального обслуживания населения, сотрудничество с представителями церкви, Кризисный Центр помощи женщинам Благотворительный фонд Елизаветенский
Астрахань, ул. Коммунистическая 38а/пер. Березовского 13а
СТОП-АБОРТ 8-800-100-48-77
По общим вопросам +7 (961) 812-19-94
В женской консультации ГБУЗ АО «КРД» каждый вторник с 9:00 до 14:00 ведет прием психолог. По любым вопросам - бесплатно. Записаться можно по телефону 31-78-46.
Основная деятельность кабинета медико-социальной помощи:
- Доабортное консультирование. Цель консультирования – осознанный выбор, поиск внутренних и внешних ресурсов для принятия решения в пользу материнства, расширение границ восприятия ситуации. Репродуктивное консультирование является приоритетным направлением в работе кабинета.
- «Школа материнства» направленная на психологическую подготовку беременных женщин к родам, формирование материнской компетентности, развитие навыков саморегуляции, преодоление тревоги и страхов, профилактику послеродовой депрессии, мотивацию на грудное вскармливание.
- Консультирование женщин при перинатальных утратах.
- Разработка и распространение информационных материалов (листовок, буклетов) по пропаганде здорового образа жизни, профилактике нежелательной беременности.
Перинатальный психолог Мурыгина Елена Германовна
Режим работы: ПН;ЧТ с 14.00 до 19.00
ВТ, СР, ПЯТ с 8.00 до 14.00
Запись на прием ведется в регистратуре женской консультации Красная Набережная 31
Второй способ родоразрешения путем кесарева сечения (КС) - это способ родоразрешения, при котором рождение ребенка происходит посредством хирургического вмешательства срассечением стенки беременной матки, извлечением плода, последа и последующим восстановлением целостности матки.
Классификация неотложности кесарево сечения
I категория - в экстренной Форме - при угрозе жизни женщины или плода (должно
проводиться настолько быстро, насколько возможно, но не позднее 30 мин от постановки
диагноза до оперативного родоразрешения при нахождении пациентки в стационаре)
II категория - в неотложной Форме - без явных признаков угрозы жизни, при наличии осложнений у матери или плода, которые требуют неотложного родоразрешения.
III категория - в плановой Форме - время родоразрешения определяется в соответствии с оптимальным временем родоразрешения для женщины и плода.
В плановом порядке (III категория неотложности) родоразрешение путем КС
-при полном врастании плаценты.
-при предлежании сосудов плаценты
-при следующих предшествующих операциях на матке: два и более КС; миомэктомия (2-5 тип по классификации РЮО или неизвестное расположение миоматозного узла)
-при гистеротомии в анамнезе (перфорация матки, иссечение трубного угла, иссечение рудиментарного рога, корпоральное КС в анамнезе, Т- образный или 1-образный разрез) или при наличии препятствия со стороны родовых путей для рождения ребенка (анатомически узкий таз II и более степени сужения; деформация костей таза; миома матки больших размеров, особенно в области нижнего сегмента, препятствующая деторождению через естественные родовые пути; рубцовые деформации шейки матки и влагалища после предшествующих операций, в том числе после разрыва промежности ПНУ степени; рак шейки матки, кроме преинвазивных и микроинвазивных форм рака шейки матки)
-при тазовом предлежании плода: при сроке беременности менее 32 недель, сочетании с другими показаниями к КС, рубцом на матке после КС, ножном предлежании плода, предполагаемой массе плода <2500 г или >3600 г
-при устойчивом поперечном положении плода
-при дистоции плечиков плода в анамнезе с неблагоприятным исходом (мертворождение, тяжелая гипоксия, энцефалопатия, травма ребенка и матери (лонного сочленения)
-для профилактики неонатального герпеса планировать родоразрешение путем кесарева сечения всем беременным, у которых первичный эпизод генитального герпеса возник после 34-й недели беременности или были выявлены клинические проявления генитального герпеса накануне родов, т.к. в этом случае существует значительный риск вирусовыделения во время родов
-для профилактики неонатального герпеса при излитии околоплодных вод у пациенток с клиническими проявлениями генитального герпеса рассмотреть вопрос о родоразрешении путем кесарева сечения в неотложном порядке
-при ВИЧ инфекции при вирусной нагрузке перед родами >1000 копий/мл, неизвестной вирусной нагрузке перед родами или неприменении противовирусной терапии во время беременности и/или непроведении антиретровирусной профилактики в родах
-при некоторых аномалиях развития плода (гастрошизис, омфалоцеле, крестцово-копчиковая тератома больших размеров)
-при соматических заболеваниях, требующих исключения потуг (декомпенсация сердечно-сосудистых заболеваний, осложненная миопия, трансплантированная почка)
В неотложном порядке (II категория неотложности) родоразрешение путем КС рекомендовано при преждевременном излитии околоплодных вод при доношенной беременности и наличии показаний к плановому КС
-при преэклампсии тяжелой степени, НЕ1ХР синдроме при беременности и в родах (при отсутствии условий для быстрого родоразрешения через естественные родовые пути)
-при некорригируемых нарушениях сократительной деятельности матки (слабость родовой деятельности, дискоординация родовой деятельности, дистоция шейки матки), не сопровождающихся дистрессом плода
-при отсутствии эффекта от родовозбуждения окситоцином.
-при хориоамнионите и неготовности естественных родовых путей кродам
-при дистресс-синдроме плода, сопровождающегося сомнительным типом КТГ, прогрессирующим, несмотря на проведенную терапию (может быть использован увлажненный #кислород и/или быстрое введение растворов, влияющих на водно-электролитный баланс, и/или смена положения тела и/или острый токолиз или нарушением кровотока в артерии пуповины по данным допплерографии
В экстренном порядке (I категория неотложности) родоразрешение путем КС
рекомендовано при любом варианте предлежания плаценты с кровотечением
-при прогрессирующей преждевременной отслойке нормально расположенной плаценты
-при угрожающем, начавшемся или свершившемся разрыве матки
-при дистресс-синдроме плода, сопровождающемся признаками прогрессирующего метаболического ацидоза по данным КТГ или уровня лактата
-при клинически узком тазе [39].
-при выпадении петель пуповины или ручки плода при головном предлежании
-при приступе эклампсии в родах
-при агонии или внезапной смерти женщины при наличии живого плода (при наличии возможности)
Плановое родоразрешение путем КС рекомендовано проводить в 39-40 недель беременности